Problèmes De Cheville
- Luxation De l'articulation Acromio-Claviculaire
- Blessures Du Tendon d’Achille
- Problèmes De Cheville
- Lésions Du Ligament Croisé
- Problèmes Orthopédiques Chez Les Danseurs
- Problèmes De Genou
- Kyste Ganglionnaire
- Hallux Rigidus
- Hallux Valgus
- Arthrite De l’articulation Carpométacarpienne
- Déchirure du Ménisque
- Problèmes Orthopédiques Chez Les Musiciens
- Fracture de l’olécrane
- Luxation de l’épaule
- Problèmes d’épaule
- Arthrose
Contactez nous
Vous pouvez nous contacter pour répondre à vos questions et trouver des solutions adaptées à vos besoins.
Op. Dr. Tibet Altuğ Contacter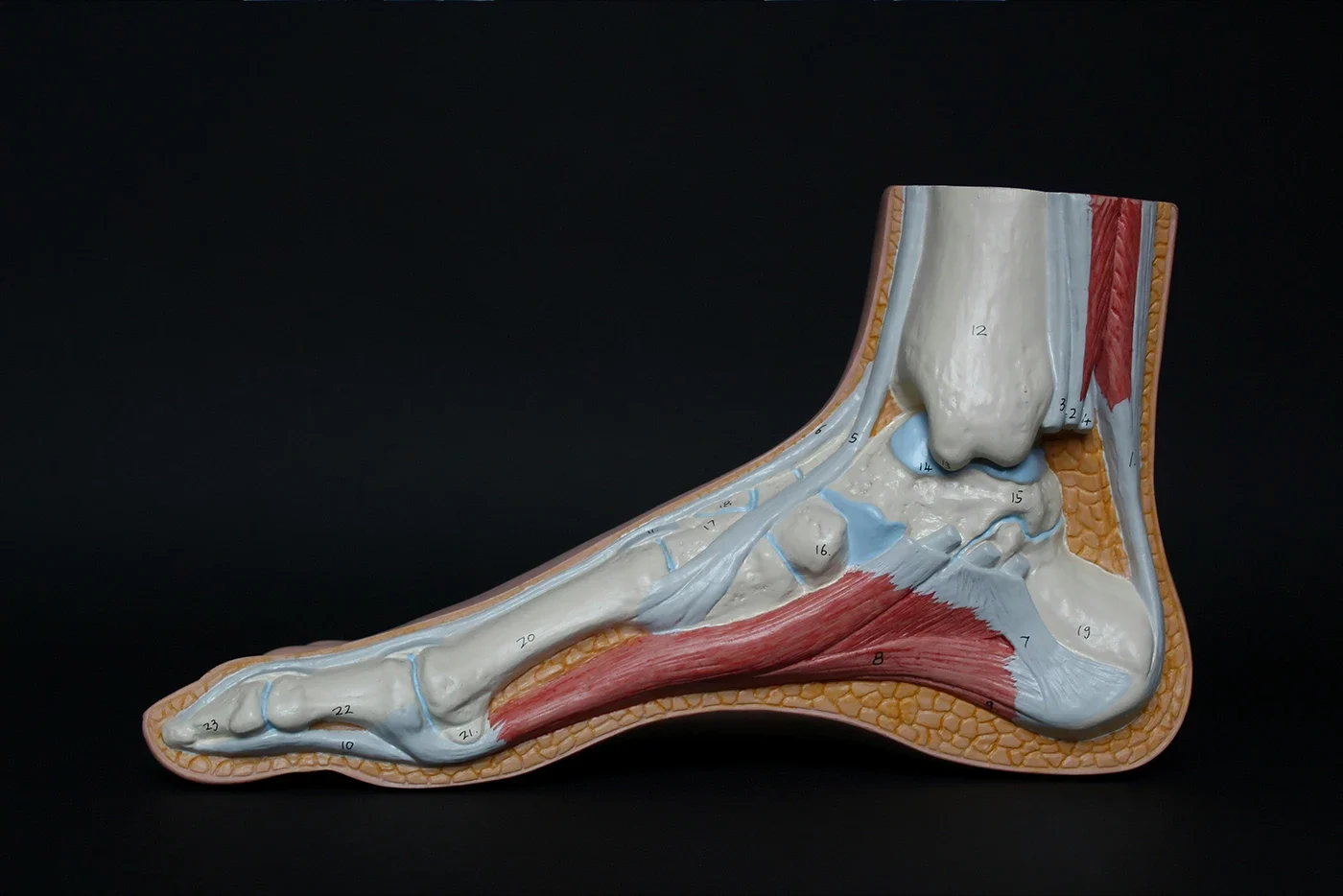
Op. Dr. Tibet Altuğ
Problèmes De Cheville
L'entorse de la cheville est la blessure la plus fréquente du système musculo-squelettique. Seule une petite partie de ces blessures devient chronique.
L'entorse de la cheville est la blessure la plus fréquente du système musculo-squelettique. Seule une petite partie de ces blessures devient chronique.
Les problèmes ligamentaires de la cheville
L’entorse de la cheville est la blessure la plus fréquente de l’appareil locomoteur. Seule une petite partie de ces blessures devient chronique.
a) Instabilité latérale aiguë: Les lésions sont classées en trois degrés :
Grade 1: Déformation élastique, pas ou peu de déchirure du ligament
Grade 2: Déformation plastique, allongement et/ou déchirure plus importante que le grade 1
Grade 3: déchirure complète du ligament
Selon la gravité de la lésion ligamentaire, on observe une douleur régionale, une sensibilité, un gonflement et une douleur lors de la mise en charge. Cette lésion peut également s’accompagner de lésions des tendons péroniers et du cartilage articulaire. Le traitement se fait par des méthodes conservatrices.
Dans un premier temps, le repos, le bandage et l’élévation de la cheville sont appliqués. La kinésithérapie, associée à l’utilisation d’un dispositif de protection ou d’un bandage rigide pour permettre une mise en charge précoce, accélère la guérison. Le bandage rigide empêche le pied de revenir à la position blessée, protégeant ainsi la cheville de traumatismes répétés.
Après la thérapie physique, il est important d’utiliser des chaussures appropriées. Les exercices de renforcement des muscles péroniers réduisent les effets cliniques des lésions ligamentaires. Cette méthode permet de traiter 90 % des lésions aiguës. Si le traitement conservateur est infructueux dans les cas de déchirures ligamentaires aiguës, un traitement chirurgical est appliqué.
b) Instabilité latérale chronique: La cheville présente une sensation d’abandon et d’instabilité. La douleur entre les entorses est un signe significatif de l’apparition de nouveaux problèmes et doit être examinée. Pour prévenir la chronicité après la première entorse, des exercices de proprioception et d’équilibre doivent être inclus dans le programme de kinésithérapie.
Cela permet de soutenir le mécanisme d’autoprotection de la cheville contre de nouvelles blessures.
L’instabilité latérale chronique doit être évaluée à la recherche d’autres problèmes associés (lésions cartilagineuses, fractures, arthrose, déformations du talon). Pour un traitement chirurgical, le patient doit faire état d’une instabilité fonctionnelle et/ou d’une instabilité mécanique démontrable.
Différentes méthodes de réparation et de reconstruction anatomique ont été décrites. Tout problème connexe doit être traité simultanément.
c) Instabilité syndesmotique: Se produit en cas de force ascendante et descendante exercée sur le pied. En cas de lésions syndesmotiques graves, une lésion du ligament deltoïde et une fracture du péroné peuvent également se produire. Si la lésion est instable, la mise en charge n’est pas possible.
On observe une sensibilité au niveau de la syndesmose tibio-fibulaire et du ligament deltoïde, un gonflement et des ecchymoses au niveau de la cheville. En cas de blessures stables, l’application de glace, le repos, le bandage et l’élévation sont appliqués au stade initial. L’application d’un bandage rigide est bénéfique.
Après la phase aiguë, le mouvement de glissement antérieur et postérieur de l’astragale doit être rétabli. La mise en charge est évitée jusqu’à ce que la période douloureuse soit passée. La guérison est deux fois plus longue qu’une simple entorse. Un traitement chirurgical est nécessaire pour les lésions instables.
d) Instabilité du ligament deltoïde: Elle est due à une entorse de la cheville vers l’extérieur. Une lésion de la couche profonde du ligament deltoïde entraîne une instabilité médiale. Une lésion de la couche profonde du ligament deltoïde survient généralement en même temps qu’une lésion latérale.
En cas de lésions latérales et syndesmotiques simultanées, le ligament deltoïde guérit généralement sans intervention après fixation des fractures et réparation du ligament syndesmotique.
En cas de faiblesse chronique du ligament deltoïde, il convient de rechercher des troubles de l’alignement des membres inférieurs (le plus souvent le pied plat). Le traitement doit porter non seulement sur la réparation ou le renforcement du ligament deltoïde, mais aussi sur la cause sous-jacente.
e) Instabilité sous-talienne: Peut survenir en cas d’instabilité de la cheville. Comme le ligament calcanéo-fibulaire contribue à la stabilité de la cheville et de l’articulation sous-talienne, il peut être négligé chez les patients souffrant d’instabilité de la cheville. Elle est diagnostiquée par des radiographies d’effort. Le traitement est chirurgical.
Problèmes de Cartilage à la Cheville
a) Lésions ostéochondrales du talus: Elles surviennent à la suite d’un traumatisme aigu ou de microtraumatismes répétés. Les lésions qui se développent sur une longue période se situent généralement sur la face médiale, sont plus profondes et plus larges. Les lésions aiguës se trouvent généralement sur la face latérale, sont plus petites et moins profondes. Les options de traitement sont évaluées en fonction de la taille et de la profondeur de la lésion cartilagineuse. En traitement non chirurgical, pour les blessures aiguës, il convient de commencer par le repos, suivi d’exercices de régénération du cartilage. Pour les lésions cartilagineuses chroniques, on peut commencer directement par des exercices de régénération du cartilage. En outre, il est important d’inclure des exercices d’équilibre et de proprioception dans le programme de réhabilitation. En traitement chirurgical, selon les caractéristiques de la lésion, une fixation du fragment ostéochondral ou une mosaïcoplastie peut être réalisée par technique ouverte ou arthroscopique.
b) Arthrose: Elle survient le plus souvent après un traumatisme. Sa fréquence est moindre par rapport à l’arthrose du genou et de la hanche. Les patients se plaignent de douleurs lors de la marche. De plus, des douleurs peuvent survenir lors des mouvements de la cheville au repos. Il y a une limitation des mouvements et un gonflement de la cheville.
En traitement non chirurgical, le potentiel de régénération du cartilage articulaire doit être pris en compte. Tous les exercices inclus dans le traitement doivent être effectués dans les limites de la douleur. Les exercices qui nourrissent le cartilage doivent être appliqués à chaque degré d’amplitude de mouvement articulaire. Les analgésiques, l’ajustement des activités, les injections intra-articulaires de corticostéroïdes, l’utilisation de chaussures appropriées et l’utilisation de dispositifs de soutien peuvent être bénéfiques.
En traitement chirurgical, un débridement articulaire (utile aux premiers stades de la maladie), une ostéotomie supramalléolaire (en cas de désalignement de l’extrémité inférieure avec des lésions cartilagineuses légères à modérées), une arthrodèse (considérée comme la norme pour l’arthrose avancée) ou une arthroplastie totale de la cheville (une option pour l’arthrose avancée) peuvent être envisagés.
Problèmes Musculaires et Tendineux
a) Tendon d’Achille: C’est le plus grand tendon de notre corps. Sa fonction principale est de permettre la flexion plantaire de la cheville. Les bourses rétrocalcanéenne et superficielle contribuent à la lubrification du tendon. Il existe un tissu appelé paraténon autour du tendon. Le paraténon n’est pas une véritable gaine tendineuse. Par conséquent, il existe une zone à faible vascularisation sur le tendon d’Achille, située à 2-6 cm de son insertion au talon. Cette zone est à risque lors des blessures.
Tendinites aiguës: La cause la plus fréquente est le stress provoquant une inflammation dans le paraténon et la bourse rétrocalcanéenne. Cela se produit généralement lors de la marche sur des distances inhabituelles, de l’augmentation de l’intensité de l’entraînement ou même du changement de chaussures. Il y a douleur, gonflement et augmentation de la chaleur dans la zone de la blessure. En tenant compte de l’étape de guérison de la tendinite, les méthodes non chirurgicales telles que les analgésiques, le repos, l’application d’ultrasons, le laser à haute intensité, le bandage et l’application d’attelles donnent des résultats dans 90 % des cas. En cas d’inefficacité de ces méthodes, un traitement chirurgical est envisagé.
Tendinites chroniques: Elles sont considérées comme résultant d’une tendinite aiguë prolongée. L’interruption ou l’insuffisance de la guérison au stade aigu favorise la chronicité. Les causes de la guérison incomplète au stade aigu doivent être examinées sous les aspects biomécaniques, métaboliques, psychologiques et posturaux. L’approche générale consiste à provoquer une microblessure dans la zone lésée pour relancer la guérison. Ensuite, des contrôles espacés sont nécessaires en tenant compte de la cicatrisation. Des changements dégénératifs chroniques se produisent dans le tendon. L’âge moyen des patients est plus élevé que celui des patients atteints de tendinite aiguë. L’obésité, l’utilisation de corticostéroïdes ou d’œstrogènes sont des facteurs de risque. La plainte principale des patients est la douleur. Une masse mobile avec le mouvement de la cheville peut être palpée sur le tendon d’Achille. Il y a une sensibilité sur la zone du tendon présentant uniquement un gonflement. Le traitement non chirurgical est le même que pour les tendinites aiguës. En traitement chirurgical, la partie problématique du tendon est retirée et, si nécessaire, un transfert tendineux est effectué.
Ruptures aiguës: Elles surviennent généralement chez les hommes âgés de 30 à 40 ans, non sportifs ou pratiquant de manière irrégulière. La plupart des ruptures se produisent dans la zone à faible vascularisation du tendon (à 4-6 cm de l’insertion).
Après la blessure, le patient se plaint de faiblesse à la cheville et de difficulté à marcher. Chez les patients âgés, sédentaires ou présentant des problèmes médicaux supplémentaires empêchant la chirurgie, un traitement conservateur est appliqué. La fixation et la physiothérapie ultérieure sont des méthodes non chirurgicales. En traitement chirurgical, le tendon est réparé. Une physiothérapie est nécessaire par la suite.
Ruptures chroniques: Ce sont des ruptures non diagnostiquées datant de plus de trois mois. Le diagnostic est posé de la même manière que pour les ruptures aiguës. Les symptômes sont moins prononcés que dans les ruptures aiguës. Une atrophie musculaire est observée dans la jambe. En traitement non chirurgical, la physiothérapie et l’utilisation d’orthèses empêchant la dorsiflexion de la cheville sont utilisées. Jusqu’à trois mois après la blessure, une réparation primaire peut être tentée. Pour les ruptures plus anciennes, en fonction de la taille de la rupture, une avancée tendineuse et un transfert tendineux sont effectués.
b) Tendon tibial postérieur: En plus de l’inversion et de la supination, il est le fléchisseur secondaire de la cheville. Les blessures surviennent généralement dans la zone à faible vascularisation entre la malléole médiale et le naviculaire. Le stade de la blessure est évalué en fonction de la douleur, de la déformation, de la flexibilité, de la capacité à se tenir sur la pointe des pieds sur un pied, de l’arthrose sous-talienne et de l’angle en valgus de la cheville. La dysfonction du tendon tibial postérieur est la cause la plus fréquente du pied plat acquis. Les patients ne peuvent pas se tenir sur la pointe des pieds sur un pied. Un traitement conservateur est possible à tous les stades de la maladie. Aux premier et deuxième stades, le traitement conservateur est satisfaisant. Aux troisième et quatrième stades, les patients menant une vie sédentaire sont des candidats appropriés pour le traitement conservateur. Si les résultats du traitement conservateur ne sont pas satisfaisants, un traitement chirurgical est envisagé. En traitement chirurgical, différentes méthodes sont appliquées en fonction du stade de la maladie.
c) Tendons péroniers: Leur fonction principale est l’éversion. En outre, ils aident à la flexion de la cheville. Le long tendon péronier permet la flexion du premier orteil.
Tendinites aiguës : Elles surviennent en cas d’alignement en varus de l’arrière-pied, d’activités longues et fatigantes, ou de rétrécissement du tunnel traversé par les tendons. Il y a douleur et gonflement sur la face latérale de la cheville. Le traitement comprend des analgésiques et du repos. Une semelle orthopédique corrigant la déformation en varus peut être appliquée. Si ces méthodes ne sont pas efficaces, un traitement chirurgical est envisagé.
Rupture du tendon : Les ruptures des tendons péroniers surviennent généralement à la suite d’une blessure en inversion et de la sortie du tendon de son sillon. Les ruptures sont généralement parallèles au tendon. Les symptômes sont similaires à ceux de la tendinite. Il convient de vérifier si le tendon est sorti de son sillon. Le traitement non chirurgical donne généralement de mauvais résultats. En traitement chirurgical, un traitement ciblé sur la cause est également effectué.
Luxation du tendon: Une faible profondeur du sillon traversé par les tendons favorise la luxation. Elle survient généralement lors d’une inversion forcée avec la cheville en dorsiflexion. Une rupture longitudinale du tendon se produit. Il y a douleur et gonflement dans la zone de luxation. De plus, la sortie du tendon de son sillon est observée. Au stade aigu, un traitement par plâtre peut être appliqué, mais les résultats sont généralement peu satisfaisants. En traitement chirurgical, une réparation du tendon et un approfondissement du sillon sont effectués.
d)Tendon tibial antérieur: Sa fonction principale est de permettre la dorsiflexion de la cheville. La douleur est localisée à la face antérieure de la cheville. Des douleurs et un gonflement peuvent survenir. Il est particulièrement important chez les patients âgés. Une rupture peut se produire spontanément. La douleur est ressentie sur la face antérieure de la cheville. La marche avec le talon est limitée. En cas de suspicion de rupture, une IRM doit être réalisée. En traitement non chirurgical, l’objectif est de renforcer les muscles fléchisseurs secondaires. En traitement chirurgical, une suture ou une greffe tendineuse est appliquée.
e) Tendon fléchisseur long du pouce: Sa fonction principale est la flexion du premier doigt. Il aide également à la flexion de la cheville.
Blessures aiguës: le type de blessure le plus courant. Le patient a des difficultés à plier le pouce. Le traitement chirurgical des lésions du tendon fléchisseur long seul est controversé. Cependant, si les tendons fléchisseurs longs et courts sont tous deux blessés, un traitement chirurgical est recommandé.
Ténosynovite: survient en raison d’une compression au niveau de la cheville le long du trajet du tendon. Un nodule peut se former à la surface du tendon, provoquant un blocage. On le voit fréquemment chez ceux qui pratiquent la danse et la gymnastique. Il y a une douleur et une sensation d’être coincé dans la zone de compression. Des douleurs et des sensations de piqûre surviennent lors du mouvement du pouce. Les méthodes non chirurgicales doivent être essayées en premier lieu dans le cadre du traitement. Si ces méthodes n’apportent aucun progrès, un traitement chirurgical est appliqué.
f) Tendons de l’extenseur interne du pied:
Les lésions de ces tendons sont généralement causées par de fortes contractions excentriques ou par une surutilisation (due à des microtraumatismes répétitifs ou à la suite d’injections de stéroïdes).
Une déchirure partielle de l’extenseur du pouce peut être traitée par une immobilisation avec une attelle.
Le traitement chirurgical est appliqué en cas de déchirure complète.
L’intervention chirurgicale est également recommandée pour les déchirures de l’extenseur pollicis longus dues à l’usure.
L’application d’un traitement chirurgical pour les extenseurs longs des autres doigts fait encore l’objet d’un débat sur le site. Les experts qui recommandent la chirurgie la justifient par le risque de développer une déformation de l’orteil en marteau dans le futur.


